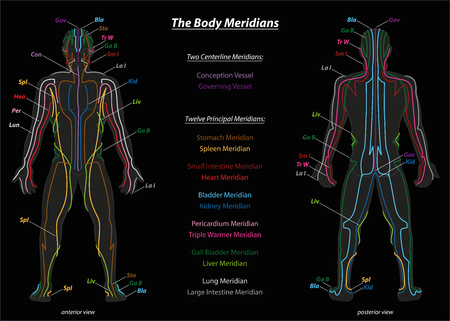
1. 事例紹介と背景
本事例は、70代男性Aさんを対象とした医療リハビリテーションから生活リハビリテーションへの移行支援に関するものです。Aさんは脳梗塞発症後、急性期病院での治療を経て、回復期リハビリテーション病棟に入院しました。入院時は右片麻痺および軽度の失語症が見られ、基本的なADL(日常生活動作)は全介助が必要な状態でした。医療リハビリテーションでは、理学療法士・作業療法士・言語聴覚士による多職種連携のもと、身体機能の改善や基本動作能力の向上を目指して訓練が進められました。その結果、歩行器を使用した屋内歩行や簡単な更衣動作が自立できるまでに回復しました。しかし、退院後の在宅生活を見据えた際には、自宅環境への適応や実際の生活場面での課題が新たに浮き彫りとなりました。こうした背景から、医療リハビリテーションだけでなく、生活リハビリテーションへの円滑な移行と地域での自立した生活支援が重要視されるようになりました。
2. 医療リハビリから生活リハビリへの移行の必要性
日本においては、超高齢社会を背景に、医療リハビリテーション(病院での機能回復訓練)から生活リハビリテーション(日常生活の中での自立支援)への移行がますます重要視されています。
生活リハビリの意義
生活リハビリは、利用者自身が家庭や地域社会で自分らしい生活を送ることを目指し、日常動作(ADL)や社会参加を促進します。医療リハビリが主に「身体機能の回復」を重視する一方で、生活リハビリは「生活の質(QOL)の向上」や「役割の再獲得」に焦点を当てています。
日本における制度・地域特性
| 制度 | 内容 |
|---|---|
| 介護保険制度 | 要介護認定者に対して在宅サービスや通所サービス等を提供し、生活支援や自立支援を推進。 |
| 地域包括ケアシステム | 医療・介護・予防・住まい・生活支援が一体となった地域密着型サービスを展開。 |
また、各地域ごとに包括支援センターや多職種連携チームが設置され、利用者一人ひとりに合わせたきめ細かな移行支援が求められています。
移行支援が求められる理由
- 急性期病院での入院期間短縮により、自宅復帰後の継続的なサポートが必要。
- 家族介護者の負担軽減と、利用者本人の自己決定権尊重のため。
- 高齢者人口増加による地域資源活用と、多様なニーズへの対応。
医療と生活リハビリ比較表
| 医療リハビリ | 生活リハビリ | |
|---|---|---|
| 目的 | 機能回復・維持 | 自立支援・QOL向上 |
| 実施場所 | 病院・施設内 | 自宅・地域社会 |
| 関わる専門職 | 理学療法士・作業療法士など | ケアマネジャー・訪問看護師なども含む多職種連携 |
このように、日本では制度面でも地域特性でも「医療から生活へ」のスムーズな移行が重要課題となっており、そのための具体的な支援事例の蓄積と共有が今後ますます必要になっています。
3. 移行支援における具体的な取り組み
本人・家族との協働
医療リハビリから生活リハビリへ移行する際、まず大切なのは本人やご家族との十分な話し合いです。本人の生活上の目標や希望、不安を丁寧に聞き取り、ご家族には日常での支援方法や役割分担について説明します。例えば、「自宅で安全に歩きたい」という希望があれば、家の中で転倒予防の工夫を一緒に考えるなど、本人とご家族が前向きに参加できる環境づくりを心がけます。
地域職種との連携
移行支援では、ケアマネジャーや訪問リハビリスタッフと密接に連携することが不可欠です。ケアマネジャーは介護サービス計画(ケアプラン)の作成を通じて、必要な支援を調整します。また、訪問リハビリ担当者と情報共有し、病院でのリハビリ内容や今後の課題を伝えます。地域包括支援センターとも連絡を取り合い、多角的なサポート体制を整えます。
計画立案と実践内容
退院前カンファレンスでは、多職種が集まり、個別の移行支援計画を立案します。例えば、自宅環境の評価・住宅改修提案(日常動線の確保や手すり設置)、福祉用具選定(歩行器・浴室用椅子など)も含まれます。さらに、日常生活動作(ADL)の自主訓練メニューを作成し、訪問時には実際の生活場面で繰り返し練習します。「実際にトイレまで歩いてみる」「調理動作を一緒に試す」といった具体的な実践を積み重ねることで、本人が安心して在宅生活に移行できるよう支援しています。
事例を通じた成果
このような多職種協働による移行支援は、本人の自立度向上だけでなく、ご家族の負担軽減にもつながります。例えば、一人暮らし高齢者が「一人でも買い物に出かけられるようになった」ケースや、ご家族が「介助方法がわかって安心できた」という声も多く聞かれます。この経験は今後の支援活動にも活かされています。
4. 移行の過程で生じた課題と対応策
医療リハビリから生活リハビリへの移行支援においては、さまざまな課題が浮かび上がりました。特に日本の在宅生活や地域社会に根付いた文化的背景を考慮する必要がありました。ここでは、実際に直面した課題と、それに対する対応策・工夫について整理します。
主な課題と対応策の整理
| 課題 | 具体的内容 | 対応策・工夫 |
|---|---|---|
| 生活環境の変化への不安 | 病院から自宅へ戻ることによる安全面や心理的不安 | 事前の自宅訪問・福祉用具の導入、家族への説明会開催 |
| 家族の介護負担増加 | 家族が中心となりケアを担う負担感の増大 | 地域包括支援センターとの連携、訪問介護サービスの活用促進 |
| 本人の意欲低下 | 「できないこと」への落胆や自信喪失 | 小さな成功体験を積み重ねるプログラム設計、本人主体の目標設定 |
| 地域資源の活用不足 | デイサービスやサロンなど地域活動への参加機会不足 | 担当ケアマネジャーが地域活動情報を提供し、初回同行支援を実施 |
生活リハビリ移行時の工夫点
- 多職種連携:理学療法士、作業療法士、看護師、ケアマネジャーなどが定期的に情報共有し、個別性に応じた支援計画を作成しました。
- 本人・家族との対話重視:目標設定時には必ずご本人やご家族と十分な話し合いを行い、「できること」を一緒に確認することで安心感と自立心を高めました。
- 段階的な移行:一度にすべてを変えるのではなく、小さなステップごとに日常生活動作(ADL)を習得しながら移行を進めました。
今後への示唆
このような課題とその対応策は、個々人や家庭の状況によって異なりますが、「その人らしい生活」を実現するためには多面的な視点と柔軟な対応が不可欠であることが明らかになりました。今後も地域全体で支える仕組みづくりや、利用者・家族双方へのきめ細かなフォローアップが求められます。
5. 支援の成果と今後の展望
移行後の利用者の変化
医療リハビリから生活リハビリへと移行したことで、利用者の日常生活能力には大きな変化が見られました。例えば、病院内での機能回復訓練だけでなく、自宅や地域で実際に必要となる動作を身につけることができました。その結果、買い物や掃除、調理などの家事活動への自信が高まり、社会参加や外出機会も増加しました。家族とのコミュニケーションも円滑になり、自立した生活への意欲が向上しています。
支援の評価
多職種連携による支援体制は、利用者一人ひとりの目標達成に大きく貢献しました。作業療法士や理学療法士、介護スタッフが連携しながら個別性の高いプランを提供できたことが、良好な結果につながっています。また、定期的なカンファレンスやフィードバックを通じて、支援内容を柔軟に調整できた点も評価されています。利用者やご家族からも「安心して在宅生活に移行できた」「困った時に相談できる体制が心強い」との声が多く寄せられています。
今後の課題
一方で、移行支援にはいくつか課題も残されています。特に、生活リハビリにおける支援時間や人員の確保が難しいケースもあり、継続的なフォローアップ体制の強化が求められます。また、高齢化や認知症など多様なニーズに応えるためには、専門職同士のさらなる連携やICT活用も検討すべきポイントです。地域資源とのネットワーク構築や家族支援体制の充実も今後の重要なテーマとなります。
支援体制の展望
今後は、地域包括ケアシステムを活用しながら、医療・介護・福祉が一体となった「切れ目ない支援」を実現することが求められます。そのためにも、市町村や地域包括支援センターとの協働を進めるとともに、多様なサービスを組み合わせたオーダーメイド型支援プランの開発が必要です。利用者本人だけでなく、ご家族も含めたチームアプローチによって、一人ひとりに寄り添う支援を継続していきたいと考えています。